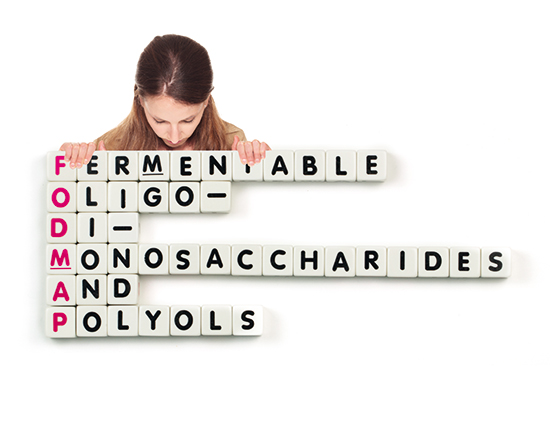Vous êtes souvent ballonné, avez des crampes d’estomac, des problèmes digestifs récurrents ? Vous avez mal au ventre après manger, spécialement quand vous consommez des fruits, des crudités ou des céréales ? Vous souffrez peut-être d’une sensibilité aux FODMAP.
Qu’est-ce que les FODMAP ?
Le mot FODMAP est un acronyme qui signifie « Fermentable by colonic bacteria Oligosaccharides, Disaccharides, Monosaccharides And Polyols », c’est-à-dire « Oligosaccharides, disaccharides, monosaccharides et polyols fermentescibles par la flore intestinale ».
Les FODMAP sont donc des glucides à chaîne courte, mal absorbés dans le tractus gastro-intestinal mais facilement et rapidement fermentés par les bactéries intestinales. Ils peuvent provoquer des symptômes fréquemment retrouvés dans le syndrome de l’intestin/ côlon irritable (IBS) :
- une distension du gros intestin, à l’origine de douleurs abdominales et de troubles du transit (constipation et/ou diarrhée) ;
- une production de gaz, suite à la fermentation des sucres par les bactéries de la flore intestinale ;
- de l’inconfort et des ballonnements.
Il existe plusieurs types de FODMAP
Les oligosaccharides :
Oligo signifiant « quelques », les oligosaccharides sont des chaînes de quelques unités glucidiques, souvent associées entre elles par des liaisons peu digestes pour l’homme. Les oligosaccharides comprennent les fructanes et les galactans (galacto-oligosaccharides ou GOS).
Où peut-on les trouver ?
Les fructanes se trouvent dans les céréales comme le blé, l’orge et le seigle, dans les condiments tels que l’ail, les échalotes grises et les oignons, dans les légumes comme les choux, les artichauts, les poireaux, les topinambours, les salsifis, le fenouil ou encore dans les fruits tels que les nectarines, les pêches blanches, les abricots frais ou séchés, les figues fraîches ou séchées, les dattes, le pamplemousse, les pruneaux… Les galactans quant à eux se retrouvent notamment dans les légumes secs comme les haricots et dans les légumineuses.
Les disaccharides :
Les disaccharides sont des sucres formés de deux unités glucidiques. Le disaccharide le plus connu est le lactose, sucre contenu notamment dans le lait.
Où peut-on les trouver ?
On les retrouve donc notamment dans les produits laitiers : le lait de vache, de chèvre, de brebis, dans les laitages et dans les fromages frais et à pâte molle. Sachez que les fromages à pâte dure n’en contiennent pas.
Les monosaccharides :
L’autre terme mieux connu du monosaccharide c’est le fructose ! Le fructose est un petit glucide naturellement présent dans les fruits et le miel. En revanche, certains fruits contiennent naturellement davantage de fructose que les autres…
Où peut-on les trouver ?
On retrouve ainsi beaucoup de fructose dans les pommes, les poires, les mangues, les raisins, les pastèques, les melons, la grenade et le miel quand on les consomme en excès mais on en retrouve aussi dans les produits du commerce. Regardez attentivement les étiquettes nutritionnelles s’il y a d’inscrit « sirop de glucose / fructose » (par exemple dans les jus de fruits, les fruits en conserve, les sirops, les bonbons, les vins liquoreux ou moelleux, les liqueurs…).
Les polyols :
Les polyols sont des glucides synthétiques fréquemment utilisés en industrie en raison de leur faible apport énergétique et de leur fort pouvoir sucrant. Ce sont les édulcorants que l’on peut reconnaître facilement car ils se terminent souvent par « -ol » : sorbitol, mannitol, xylitol…
Où peut-on les trouver ?
On retrouve ce sucre non digestible dans les fruits, dont les pommes, les poires, les nectarines, les pêches, les abricots frais ou séchés, les prunes et les pruneaux, dans les légumes comme les champignons, les choux, les pois mange-tout et enfin dans les bonbons, les chocolats sucrés, les chewing-gums dits sans sucres… Autrement dit tous les produits de consommations contenant du sorbitol, mannitol, xylitol, isomalt, lactilol, érythritol ou encore polydextrose.
Le régime pauvre en FODMAP
Il a été scientifiquement prouvé qu’une alimentation pauvre en FODMAP est l’approche diététique la plus efficace pour les personnes souffrant du syndrome du côlon irritable ou d’autres troubles digestifs et intestinaux1. Une autre étude a démontré qu’elle réduit les symptômes de fatigue et de léthargie lorsqu’ils sont liés au syndrome du côlon irritable2.
Le régime FODMAP c’est-à-dire pauvre en glucides fermentescibles à chaîne courte, a été mis au point en 2005 par une nutritionniste australienne, Sue Shepherd. Cette diète consiste à réduire la quantité de FODMAP dans l’alimentation et permettrait un soulagement du syndrome de l’intestin irritable dans environ 75 % des cas.
En pratique, le régime pauvre en FODMAP consiste à trouver quels sont les glucides à chaîne courte qui entraînent des symptômes de colopathie fonctionnelle chez les personnes prédisposées. Il se découpe en 3 phases : une phase d’élimination, une phase de réintroduction et une phase de maintien.
La phase d’élimination :
La phase d’élimination dure 6 à 8 semaines mais des changements se ressentent dès la deuxième semaine. Lors de cette phase, il convient de supprimer de l’alimentation les aliments les plus riches en FODMAP. On évite ainsi certains fruits (pommes, poires, mangues, cerises, etc.), légumes (champignons, choux-fleurs, artichauts), légumineuses (lentilles, pois chiches), produits laitiers (lait) et certaines céréales (blé, seigle) et on les remplace par d’autres pauvres en FODMAP.
Quels sont les ingrédients les plus pauvres en FODMAP ? Les aliments à privilégier sont :
Dans la catégorie des légumes :
les aubergines, les cœurs de palmier, les carottes, la salade, les concombres, les courges, les courgettes, les épinards, les endives, le fenouil, les haricots jaunes, les haricots verts, les navets, les patates douces, les poivrons, les pommes de terre, les radis, les tomates…
Dans la catégorie des fruits :
les citrons, les oranges, les pamplemousses, les clémentines et les mandarines, les kiwis, les ananas, les bananes, les raisins secs, les baies de goji, les framboises, les fruits de la passion, la rhubarbe…
Dans la catégorie des produits laitiers :
le lait sans lactose, les laits végétaux (amande, chanvre, avoine, soja, noix de coco), la crème de coco, les fromages à pâte dure, la ricotta, la crème fouettée…
Dans la catégorie des produits céréaliers :
le pain au levain, le pain sans gluten, sans farine de légumineuses, les céréales sèches de quinoa, de riz, de maïs, de sarrasin, les farines de millet, de sarrasin, de quinoa, de maïs, d’avoine, la polenta, le riz (blanc, brun ou basmati), les pâtes sans gluten à base de riz, de maïs ou de quinoa, les galettes de riz, le son d’avoine…
Dans la catégorie des sources de protéines :
les viandes, les œufs, les poissons, les fruits de mer et crustacés, le tofu, les amandes, les pacanes, les noix et les noisettes, les graines de chia, de sésame ou de citrouille, la poudre d’amandes, les pois chiches et lentilles, mais en conserve rincés et égouttés…
Dans la catégorie des boissons :
l’eau de coco, le café, le thé, l’eau non gazéifiée, les tisanes (aux fruits non problématiques) …
Dans la catégorie des produits sucrés :
le sucre blanc, la cassonade, la confiture sans fructose, le sirop de canne, le sirop d’érable, le chocolat noir, la stévia …
Dans la catégorie des assaisonnements et condiments :
les câpres, la fleur d’ail, les herbes fraîches et séchées, la mayonnaise, la moutarde, la sauce soja, les épices moulues, les vinaigres (en limitant le vinaigre balsamique) …
Dans la catégorie des matières grasses :
le beurre, la margarine, l’huile, les graisses végétales …
La phase de réintroduction :
Cette phase de réintroduction nécessite de faire des tests de consommation. On réintroduit petit à petit en toute petite quantité d’abord, les FODMAP, famille par famille, à raison d’une famille par semaine.
Cela permet de voir à quelle(s) famille(s) d’aliments on réagit mais aussi d’établir notre niveau de tolérance quantitatif. L’intolérance aux FODMAP n’est en effet pas un mécanisme allergique. Les niveaux de tolérance sont variés pour chaque individu.
Cette étape peut être longue et fastidieuse si on souhaite tester de nombreux aliments. Il peut être alors judicieux de commencer par ceux qui manquent le plus.
La phase de maintien :
Après avoir identifié les FODMAP mal digérés, il convient de veiller à ne plus les consommer dans l’alimentation courante. Tous les autres FODMAP peuvent à nouveau être consommés avec précaution.
Il est important de comprendre que ce régime alimentaire ne peut pas guérir le syndrome de l’intestin irritable mais peut le soulager en permettant d’éviter les symptômes d’ordre gastro-intestinal.
Les études scientifiques montrent des résultats prometteurs. Une étude rétrospective a ainsi montré que 85 % des patients souffrant d’une mauvaise absorption du fructose ont présenté une amélioration des symptômes de la colopathie fonctionnelle sous régime pauvre en FODMAP.
Enfin, d’autres mesures peuvent être prises pour éviter d’accroître ces symptômes comme boire doucement, manger lentement en prenant le temps de mâcher, éviter ou apprendre à gérer le stress.
Sources : 1.Halmos E. P., Power V. A., Shepherd S. J., Gibson P. R., Muir J. G. A diet low in FODMAPs reduces symptoms of irritable bowel syndrome. Gastroenterology. [Randomized Controlled Trial Research Support, Non-U.S. Gov’t]. 2014 Jan;146(1):67–75 e5
2. Ong DK, Mitchell SB, Barrett JS, Shepherd SJ, Irving PI, Biesiekierski JR, Smith S, Gibson PR, Muir JG. Manipulation of dietary short chain carbohydrates alters the pattern of hydrogen and methane gas production and genesis of symptoms in patients with irritable bowel syndrome. J Gastroenterol. Hepatol. 2010 Aug ;25(8):1366-73